ANTÍDOTOS A LA INERCIA
La inercia se soporta en creencias, en valores, en muchas ocasiones positivos, pero no en otras, máxime cuando las condiciones estructurales no animan a la competividad, sino al mantenimiento del status quo local o particular.
La ciencia, el conocimiento, la observación, la reflexión y la falta de prejuicios, sobre un sustrato de valores base, como Primum non nocere, Resolver los problemas sanitarios existentes y obsesión por la salud del paciente, nos vacunarán contra la poderosa atracción caótica de la inercia, de la segunda ley de la Termodinámica, la de la Entropía que todo lo atrapa.
Centramos en tres claves, la superación de la tendencia inercial:
•La Duda Metódica.
•La Calidad
•La Aplicación del Conocimiento de Técnicas de Gestión.
( Desplegar el ítem, pulsando sobre el signo + )
| 1.- LA DUDA METÓDICA. |
Por el reconocimiento continuo de la distancia que nos separa de la Meta de Resolver las Necesidades Sanitarias Existentes de manera Efectiva y Eficiente y la constatación de la necesidad de actuar al alejarnos de ella.
Por el conocimiento de saber que la tarea realizada no es una medida absoluta, sino relativa. El no conformarse con la falacia del “lo hacemos bien” porque nos creemos que todo es un numerador (Lo que hacemos) , sin denominador (Lo que hay que hacer= La Necesidad Existente) o porque confiamos , al no medirlo, en que resolvemos todo lo que hacemos , lo que lleva a dejar de considerar la necesidad de innovar acciones de cambio o calidad, por la consideración de que lo hecho, bien hecho estará.
Por la convicción de la necesidad de MEDIR toda la actividad desarrollada, en aras a conocer cuánto nos acercamos o alejamos de la Meta de RESOLVER al máximo posible los Problemas o Necesidades Sanitarias de la población.
Por la tranquilidad de ánimo básica para conducir con éxito las reuniones y el componente relacional de los miembros del equipo (Medicina, Enfermería, Áreas administrativas) ante los inevitables cambios y adaptaciones que la búsqueda de la Meta Resolver supone.
En realidad es la verdadera Fase Cero , o fase de disposición , sin la cual será dificultoso enfrentarse a la realidad cambiante de la asistencia sanitaria . |
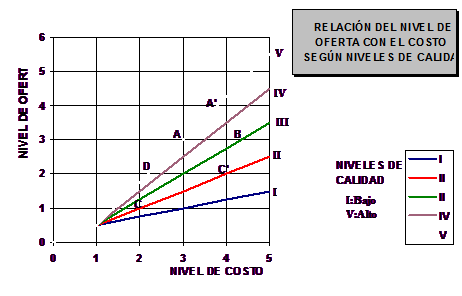
El conocimiento del hecho, de la relación inversa del costo con la oferta de actividades del centro , modulado por el diferente nivel de desarrollo de los niveles de calidad de organización y proceso y que vemos de forma esquemática en la figura 3.
Se observa el diferente comportamiento de los centros o profesionales en la relación entre lo ofertado (acciones de prevención primaria , secundario y terciaria ) y lo consumido o Costo (farmacia, IT, Derivaciones, Rx, Laboratorio ).
Figura 3.- Curvas de Oferta-Costo según calidad
Los niveles de calidad se conforman por la existencia o no de condiciones de calidad reproducibles ( condiciones de la Historia clínica, Agenda de calidad, presencia de medios diagnósticos y terapéuticos, niveles de desburocratización y tiempo de consulta).
Los centros con mejores y mayores condiciones de calidad acompañan su mayor oferta con un menor costo y viceversa.
Existen diferentes carriles de calidad por los que transcurre la inercia o la tendencia de cada centro o profesional. Por ejemplo, el incremento de una unidad de oferta para el que desarrolla su actividad en el nivel más alto (A - A’) tendrá un costo inferior al que lo hace en otro carril de calidad ( C - C’).
Igualmente el incremento de la calidad , a la misma oferta (C’ - D ) hace disminuir el costo.
Por todo ello la mejora en, y de, las Condiciones de la Calidad de Organización y Proceso también contribuirán a la INVERSIÓN DE LA TENDENCIA . de la Demanda. |
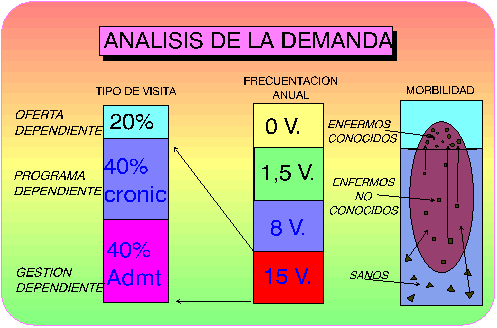
En la Figura 1 se muestra la situación de partida de la Demanda, dándose ya algunas pistas para la solución del problema.
La primera es la consecuencia de haber convertido el indefinido gran problema de la Demanda en definidos menores problemas por el hecho de diseccionarla.
Figura 1.
Sabemos que la relación 20 -80 es la regla y que el objetivo es romper esa tendencia, por la necesidad de hacer más accesible el sistema sanitario a las otras necesidades existentes de la población.
Las soluciones son lógicas cuando se conoce la realidad de la demanda, que puede resumirse en la excesiva presión del componente administrativo y la alta presión de los pacientes Dependientes del sistema que son los afectos de patologías crónicas.
PRIMERA SOLUCIÓN- GESTIÓN DEPENDIENTE PARA EL 40% DE ACTIVIDAD ADMINISTRATIVA La primera solución es la desburocratización de las consultas sanitarias a través, fundamentalmente, de la organización de la Tarjeta de Medicación Prolongada, no siendo preciso esperar a tener programas de ordenador para ello, pues una sola persona, en 3 h/día puede llevar, controlar y preparar las recetas sin problemas de 6 médicos, de tal forma que las áreas sanitarias, tanto médicas como de enfermería reducirían su presión administrativa en un 90% de la situación de partida. El trabajo médico de ordenación y control periódico de la medicación es , por tanto inevitable. Sin él nunca comienza a darse la solución en esta parte. La informatización reducirá aún más el tiempo de dedicación al control de impresión administrativa del fenómeno medicación prolongada.
Por otra la segunda baza importante de desburocratización es la organización de la gestión administrativa de los partes de Baja y confirmación en las áreas administrativas , dado que una parte de los partes de confirmación son controles administrativos y no clínicos
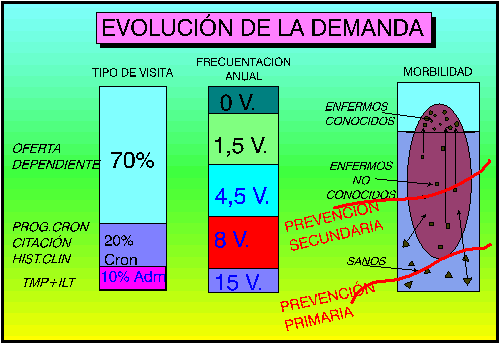
Figura 4.-Evolución de la Demanda
Estas dos Acciones llevarán a una reducción del componente administrativo de las consultas sanitarias hasta el 10% o menos.
SEGUNDA SOLUCIÓN-CLÍNICA DEPENDIENTE, PARA EL 40% DE ATENCIÓN A CRÓNICOS. La segunda solución parte de la gestión de las consultas de los pacientes dependientes o alto frecuentadores, que compilamos en 5 fases a poner en marcha, para el control 'en corto' de uno y por tanto de todos y cada uno de los Hiperfrecuentadores.
Fase 0 de empatía: :en la relación con el paciente. Sin ella el paciente no conceptuará como ganancia , sino como pérdida, las modificaciones posteriores que hayan de hacerse. Es muy importante que en todo memento la relación sea satisfactoria y que perciba que gana en cualquiera de los casos. Lo contrario está abocado al fracaso.
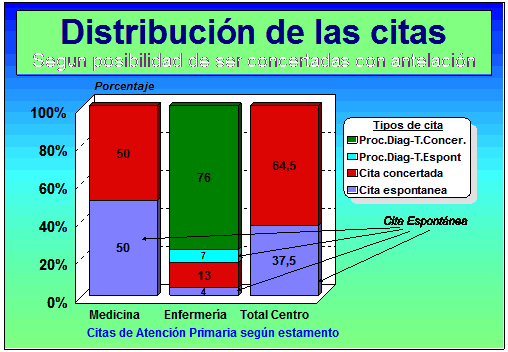
Fase 1 de control de la cita: Si observamos la Figura 5 vemos la distribución habitual de la cita concertable, o cita generada por los profesionales : 50% en el caso de los médicos y 90 % en el de enfermería. Concertable es toda cita que no es espontánea y ha sido de cualquier forma provocada por los sanitarios . Son todas las segundas o sucesivas visitas (En Medicina :programados; control de resultados de laboratorio, Rx; toda cita para control de una patología no clara; las recetas de medicación crónica; los partes de confirmación; En Enfermería todas las citas para procedimientos diagnósticos y la mayoría de los terapéuticos y ¾ de las citas de consulta de enfermería). En esta fase lo que hay que hacer es concertar TODAS las citas segundas o sucesivas , indefectiblemente las de los crónicos, de tal forma que NUNCA salgan de la consulta sin cita, lo que permitirá que se comience a disponer del control real de las citas. ¡NUNCA deberán ser los pacientes los que tienen la iniciativa de la cita!. De esta forma se podrá comenzar a distanciar algunas citas a una situación más lógica y factible.
Figura 5.-Tipología de la cita
Fase 2, Generación de Agendas a medio - largo plazo: para poder realizar lo anterior se precisa la organización de agendas abiertas a mayor plazo .
Fase 3 de protección de los pacientes dependientes: Un 20% de la población , que en general coincide con la afecta de patologías crónicas, por su complicada situación vital no puede soportar el cambio de médico o de enfermera, suponiéndole sufrimiento el cambio, viviendo con aquello de “otra vez a contarlo todo de nuevo” . Estos pacientes han logrado contarlo todo a una o dos personas, a las que se han sincerado y con las que se han confiado, por lo que es vital el no cambiarles de referentes médicos o enfermeros. La agenda ha de estar organizada de tal forma que estos pacientes NUNCA, en lo posible, sean vistos por otras personas, lo que es fácil si se ha superado la fase anterior de citarlos en el 100% de los contactos y se procura citar SIEMPRE en los días en los que uno está, antes o después de las vacaciones , o congresos, o permisos, o guardias. Es simplemente un problema de responsabilidad profesional. Esos complejos pacientes agradecerán y agradecen el no cambiar de referente. El resto de los pacientes no tienen tal dependencia y habitualmente les basta se les resuelva su problema lo más rápidamente posible.
Fase 4, de superación de trampas psicológicas: ¡Siempre vuelven! : La percepción suele jugar malas pasadas con los pacientes crónicos y complicados. Este tipo de pacientes acude al sistema sanitario con una periodicidad prácticamente pura, (muy fácil de constatar si se resumen las Historias y se cuenta el nº de veces que estos pacientes acuden al sistema sanitario), lo que quiere decir que, salvo en una de las tres circunstancias en las que aumenta la frecuentación (último año de la vida, problema severo intercurrente, o embarazo), este paciente acudirá cada n días a consulta . Sin embargo cuando este paciente sale de consulta, da la falsa sensación de satisfacción de haber resuelto el problema para una larga temporada , y lo cierto es que vuelve indefectiblemente la semana que viene. Por ello es MUY IMPORTANTE no dejarse arrastrar por la percepción traidora y CITAR SIEMPRE al paciente a la salida de consulta, con un “quiero, me interesa volver a verle el día....” el día que YO concierto.
Fase 5 o de organización de la Historia Clínica : Otro de los problemas que impide el control de la frecuentación de los pacientes dependientes es la organización de los papeles de la Historia clínica, que en este tipo de pacientes es crucial. La multiplicidad de problemas , medicaciones , necesidades de exploraciones , analíticas y derivaciones hace que la organización de los papeles sea complejo. La no existencia de criterios de calidad en la Hª clínica hace que su manejo sea complejo , con lo que , inconscientemente, y ante la dificultad de uso de la misma, comienza a aprenderse de memoria la historia para no tener que usarla, lo que se consigue sobrecitando inconscientemente al paciente. Esta fase solo se supera con la organización de la historia con pocos papeles (Hoja de resumen de exploraciones, Hoja de Control de la Medicación prolongada activa; Hoja de plan personalizado del paciente, en la que se monitorizan de forma conjunta los diferentes problemas del paciente, signos , síntomas y exploraciones ). La organización de la historia debe permitir no tener que aprenderse a los pacientes (lo que sin orden el los papeles de la historia solo se logra viéndolos muchas veces), y en pocos segundos dar un vistazo a la misma y saber lo que se supone se le dijo al paciente en la última visita.
Ésto lleva a la situación que mostraba la figura 4, en la que se ha reducido la actividad de crónicos y administrativa a lo razonable, “sobrando” un importante nº de citas , que hay que recordarlo SIEMPRE se llenarán , con cualquier otro tipo de problema, y que podrá controlarse si nos adelantamos con OFERTA DE PREVENCIÓN PRIMARIA Y SECUNDARIA, para que esos “huecos libres”se ocupen con acciones de valor añadido a la salud de la población y no con cualquier sosada sin ningún fundamento. De no hacerlo así, el aumento real de oferta que se ha generado (al gestionar mejor los crónicos y los problemas administrativos) se ocupará de problemas percibidos por la población , sobre los que la ciencia y la actividad sanitaria poco tengan que hacer. Es por ello muy importante adelantarse.
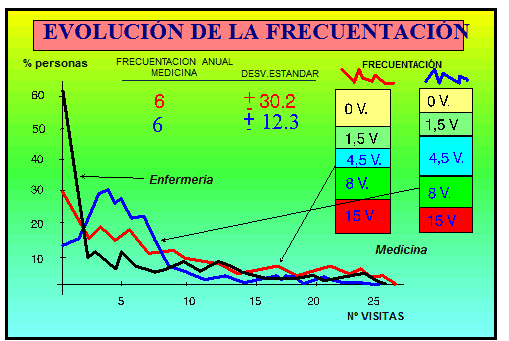
El análisis de frecuentación que aparece en los centros o profesionales que así actúan nos lo muestra la columna de frecuentación de la Figura 4 y las curvas de la Figura 6 , en las que se observa el cambio de comportamiento generado en la población. El nº de visitas/año es el mismo, pero ahora se atienden muchas más personas en el mismo nº de visitas, lo que se comprueba en el menor nº de ceros visita , en el incremento de los pacientes cuyos problemas se han resuelto en pocas visitas, y en la merma del grupo de pacientes que vienen muchas ocasiones.
Figura 6.-Evolución de la Frecuentación.
Compárese la Figura 2 con la Figura 6 y obsérvese la diferencia en las curvas de enfermería, que por la aplicación de las técnicas de gestión de la demanda de crónicos y por abrir la consulta a la demanda espontánea o la derivada inmediata de las consultas médicas se produce un cambio de morfología deseable. Menor nº de ceros visita , disminución de los frecuentadores y aparición de pacientes con pocas visitas.
Un ingrediente general , no comentado en este documento , por no tratar de aspectos científico-técnicos, pero de gran importancia , es la organización de Protocolos de problemas sanitarios en una o en pocas visitas , lo que contribuye grandemente al acortamiento de visitas en multitud de patologías o necesidades de salud. |