LOS TEMORES
Cualquier cambio está rodeado de temores y éste no puede ser menos.
Lograr el control de la Demanda, pasa por pasar de la zona inconsciente, los temores o creencias, a la zona consciente, para convertirlos en lo que son, humo.
Encontramos, en general, estos temores paralizantes al cambio:
( Desplegar el ítem, pulsando sobre el signo + )
En primer lugar puede contestarse que no solo es errónea la percepción de pérdida de poder sino que es exactamente todo lo contrario.
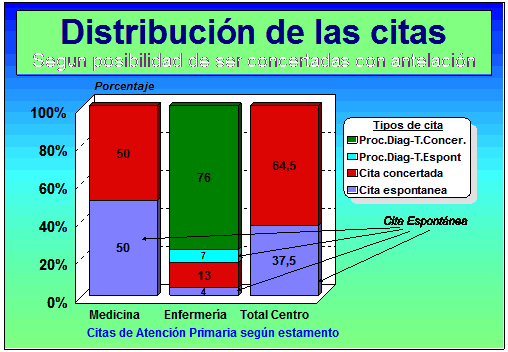
Figura 5.-Tipología de la cita
Si se vuelve a revisar la Figura 5 de Tipología de la cita observamos que si se citan a la salida de la consulta TODAS las visitas segundas y sucesivas (programas, citas de exploraciones, inyectables, Tensiones, ECG, citas de resultados de laboratorio, de Rx, todas las citas de control de la Tarjeta de Medicación Prolongada y Partes de Confirmación de la Baja laboral) se llega a tener el control del 64,5% de TODAS las citas del año de un centro , y no como ahora que puede no llegar al 10%, dado que por no hacer eso , el paciente ha de pedir la cita , como si de una visita espontánea se tratara, con lo que queda a su albedrío la distribución de la presión asistencial. HOY el paciente controla el 90% de la variabilidad de la presión asistencial , cuando realmente sólo es un 37% lo que le quedaría si se asumiera el control de TODAS LAS SEGUNDAS Y SUCESIVAS VISITAS.
En números brutos tal vez sea más llamativo. Veamos. Un centro de unos 15.000 habitantes atiende 100.000 visitas. 70.000 son consultas médicas y 30.000 de enfermería. Las médicas se distribuyen al 50% las espontáneas puras y las concertables, 37.500 en cada grupo. En enfermería 25.000 las ocupan los procedimientos diagnósticos y terapéuticos, de las que 23.000 son concertables , en general derivadas por médicos, 2.000 son espontáneas (fundamentalmente curas 1ª visita espontánea ) ; y 5.000 consultas de enfermería propiamente dicha (en centro o domicilio), de las que 4.000 son concertables , concertadas o no y 1.000 son espontáneas. Si sumamos vemos como en enfermería puede llegar a concertarse 27.000 de 30.000 , es decir, puede llegar a controlarse el movimiento del 90% de las citas, y por tanto sus demoras e intervalos de citación. Entre los médicos, ésto llega a 37.500, un 50%. EL conjunto de ambos 64.500 citas de 100.000, un 64,5% del total de movimientos. No solo no se pierde control o poder sino que se gana en gran medida.
Se entiende , de todas formas, la potencia que da la CITA PREVIA que permite manejar con libertad todos los horarios del centro, pues como veremos más adelante , lo que más le importa al paciente es la hora que se le da, no lo que haya detrás o delante.
La CITA PREVIA es , además de una ganancia para la población , por evitarles el tener que acercarse a los centros, un magnífico instrumento de organización de la gestión de los centros sanitarios y de la distribución de presión , más adelante ampliado. |
En segundo lugar , el temor a ser más vulnerables al control por parte de la organización, La Gerencia. Hay que reconocer que la agenda es , casi lo más importante a medir desde la organización , puesto que señala con bastante sensibilidad , aunque de forma indirecta el impacto de la actividad sobre la población , pues nos puede señalar (lo hemos visto en el análisis de frecuentación) la mala calidad (muchos cero visitas) , el porcentaje de población atendida ( no es lo mismo generar el mismo consumo de Rx, laboratorio,farmacia,....,sobre el 50% que sobre el 90% de la población); la distribución cuali-cuantitativa de los grupos de bajo/medio/alto frecuentadores para poblaciones ponderadas por edad y sexo.) .
Sin duda es lo que más puede interesar a la Organización, y es lógico que también a los profesionales sanitarios y administrativos, dado que todos somos depositarios del bien público y no propietarios , por lo que nos vemos en la obligación de dar cuentas a la sociedad del uso de los recursos. Y que otra medición más necesaria que saber y mostrar como los distribuimos , en que proporción de la población , a cuantos llegamos con los miles de millones invertidos.
Lógicamente la Agenda de Calidad es una de las piezas clave de la medición de la actividad sanitaria , dado que encierra tanto condiciones de calidad aparente (trato al paciente), como de calidad intrínseca de organización y proceso.
No debería tenerse temor a algo que éticamente nos vemos obligados ante la sociedad que nos paga.
La medición de la Agenda de Calidad de la Estrategia de Mejora Continua solo persigue el identificar las limitaciones existentes , para intervenir conjuntamente , directivos y profesionales sobre las deficiencias presentes. |
El tercer temor referido a la dificultad que pueda percibirse ante la implantación de la misma es cuestión de conocimiento de los componentes, condicionantes y métodos de su puesta en marcha , lo que es objeto central de esta monografía. |
El cuarto temor de abrir la cita al tiempo real de consulta, por el miedo de que venga la Gerencia y diga , ¡ perfecto!, ¡¡ahora que has caído en la trampa vas a ver al doble de pacientes!!. Habla de una práctica frecuente de estar sentado más tiempo atendiendo pacientes que lo que el libro de citación indica. Ej.: rutinariamente se cita a los pacientes en 3 h y rutinariamente se pasan 4 h 30’ de consulta, por lo que sistemáticamente se hace esperar a media consulta un montón de tiempo , ¡ con lo que nos molesta y desagrada a todos! ; a los pacientes por una parte y a los profesionales por otra, a causa de la tensión que generan las salas de espera abarrotadas, el ruido de las voces, las miradas inquisidoras e incómodas. Pero, si se van a ver 35 pacientes de todas formas y se va a estar sentado 4h30’ ¿ quién impide el que no se abra la agenda para citar a esos mismos 35 en 4h30’ evitando las esperas, el ruido , la tensión , la algarabía del colectivo?.
¿ Cuál es el miedo ?, ¿ Que venga la administración y diga eso de 'caiste Maciste' y ahora ves 55 ?. Pues de ninguna forma.
La gestión del número de pacientes diario es un equilibrio que han de establecer los dos agentes implicados , los primaristas y la población , porque en la Atención Primaria no existe el problema de listas de espera, porque a la población le asiste su derecho de asistencia sin demora y porque existe el sentido común que impide que la población soporte 120 consultas en 3 horas, lo que lleva a una autorregulación lógica, apoyada fundamentalmente en la empatía, confianza y accesibilidad aceptable. En resumen no hay razón a ese temor, a pesar de que alguna vez pudiera haberse caído en semejante error. |
El temor por tener que tocar temas “tabú” (quién escribe las recetas, quién abre la historia, la actividad compartida, quién pone las sabanillas de las camillas, quién establece las normas de citación, quién ocupa la consulta y a que horas cuando falta espacio, quién saca las historias de enfermería, quién adaptará su horario primero a las necesidades de la población, .........., quién ..........., quién ...........) que en su momento dieron sus dolores de cabeza y que en ocasiones se echó tierra sobre el asunto sin llegar a resolverlo, lo que complica la relación cuando es inevitable abordarlos y superarlos para poder Concluir, Lo Más Rápido Posible, el Episodio del Paciente.
De este tema importante y complejo , que será objeto de otro documento monográfico (Marco de Organización y Relación), pueden adelantarse algunas claves de su abordaje.
La clave principal está, lógicamente en la comunicación ; sin la que va a ser muy difícil modificar nada.
La comunicación entre los miembros de un equipo es lo que subyace en casi todos los ítems de Entorno laboral que la EMC-AtP 94 resume bajo epígrafes llamados, actividad compartida, nivel de participación en las reuniones-sesiones, nivel de innovaciones,etc.
La comunicación condiciona claramente la toma de decisión, momento vital de los grupos de trabajo, que ejercen para Resolver problemas de otros, los pacientes.
Prácticamente ninguna de las consultas de los pacientes se inician y acaban en un solo miembro del equipo, sea médico, enfermero o administrativo, sino han de pasar por varios de ellos, y en 1 de cada 10 casos también lo habrán de hacer por el otro escalón sanitario.
Y se trabaje o no en equipo , es un equipo el que atiende al paciente. Un equipo formado por médicos, enfermeras, administrativos, analistas, radiólogos, especialistas,... .
Y sabemos que el 90% de los problemas de los pacientes concluyen en el primer escalón, por lo que el equipo se reduce a los componentes de los centros de Atención Primaria , por lo que se hace muy operativo por lo reducido que es. Y el que se trabaje como un grupo desordenado o bien conjuntado, no quita para que esa organización esté mucho en manos de los propios componentes del mismo.
Es muy difícil legislar el cómo han de relacionarse los miembros de un grupo o cómo debería ser su nivel de comunicación para que la toma de decisión fuera fluida. La reorganización en aras a hacerle al paciente lo más corto y cómodo posible su contacto con el sistema, obliga a tomar decisiones, que en general afectan a varios sino a todos los estamentos.
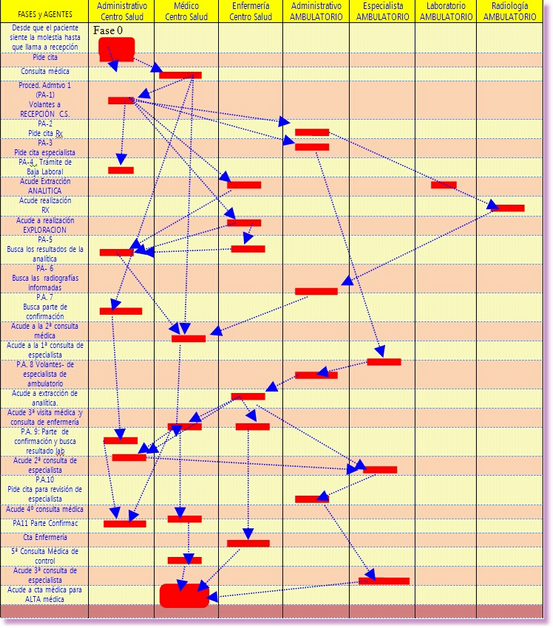
Habitualmente el profesional o trabajador sanitario desconoce la complejidad del sistema que maneja hasta que se pone en el pellejo del paciente y se pega a un episodio del mismo. Y si no véase el ejemplo de la Figura 7 , sacado de un caso real , más o menos frecuente, como es aquel por el que un paciente aqueja un malestar y acude al sistema sanitario.
En éste caso al paciente se le da de baja y se le indican pruebas exploratorias y analíticas y ha de recibir una consulta de un especialista. La médico fue consciente de las 6 visitas que hizo ; cada administrativo de alguna de las 11 que realizó entre el Centro de Atención Primaria y el Ambulatorio; cada enfermera lo fue de alguna de las 6, etc. . . Cada cual fue muy consciente de las visitas que atendió, pero ¿ quién de todos sabía que eran 30 ? . El paciente , ¡ claro !.
Figura 7.- Las Fases de un Episodio ' Norma' en el Sistema Sanitario.
¿ No es obvio que será necesaria una buena disposición a la comunicación para mejorar la situación , modificando fundamentalmente las agendas de unos y otros para que ese paciente reciba la misma atención en la mitad de pasos?
Los ingredientes son realmente pocos y se centran en aspectos relacionales básicos, como:
•la capacidad de verbalizar problemas sin perder la calma; •la capacidad para aguantar la tensión que supone abordar problemas; •la honestidad en la relación ( no se me ve que siempre barro para casa, o si el otro individuo tiene razón , sea celador, médico o enfermero, tiene razón y se cede); •la capacidad para negociar (¡ todo es negociable! . ¿ Realmente uno tiene la obligación de regalar los frutos de su esfuerzo al que nada a cambio le ofrece?. ¿ Pasa algo por dividir funcionalmente un grupo en dos subequipos que trabajan a distinto ritmo?. ¿ Puede obligar un compañero a otro a que vaya más rápido o más lento?, realmente ni puede forzarle , pero tampoco puede frenarle, por lo que si el que frena quiere los beneficios del que tira, habrá que negociar y dar algo a cambio ¿ no?.) •la responsabilidad de considerar el tiempo de reunión como el tiempo más importante, alrededor del cual se organizan todo el resto de horarios del centro, tales como las horas de consulta , las horas de exploraciones,... . Lo que ni quiere decir asamblearismo, que no sirve para nada, ni 'reunionitis'. Bastan 3-4 horas a la semana en común, lo que no quiere decir que necesariamente TODO el mundo esté en la misma sala y haciendo lo mismo. Las horas de reunión son horas de posibilidad de encuentro , de 2 en 2 , de 3 en 3 o de 10 en 10.
Lo que interesa es saber que a esa hora puedo localizar a cualquiera para todas las consultas o problemas que la actividad diaria con los pacientes genera, sea de temas técnicos como organizativos. Este asunto es tan importante que los centros que no han valorado su importancia lo pagan con creces. A veces ayudan poco los buenos centros de Atención Primaria , en los que hay sitio para todos, y encima sobra espacio, porque en esos casos los componentes del equipo se “esconden” literalmente en sus consultas, pudiendo pasar meses sin verse algunos con otros. ¡ Cómo si eso resolviera el sinfín de contingencias que día a día aparecen secundarias a la actividad desarrollada!. En esos casos la actitud del 120% de rendimiento es visible . Se entra a las 8,00h y se sale a las 15,30h , con lo que no hay ninguna opción de “encontrase” con un “compa”. Los centros malos, como aspecto positivo fuerzan el roce y , al final no queda más remedio que hablar y llegar a acuerdos.
Tampoco ha de centrarse la comunicación en las “temidas” salas de reuniones, donde habitualmente se recuerdan malas experiencias llenas de solemnidad y tensión. Han de favorecerse el uso como sala de encuentro todas y cada una de las consultas y salas . Para ello basta con poner pizarritas adhesivas en cada uno de los huecos. Luego el vino y las pastas deben presidir toda reunión que se precie, que además tienen antioxidantes. |